Timing er alt – især når det handler om hormoner!
Måske du har hørt en veninde forklare, at hun er for ung eller for gammel til hormonbehandling. Måske du selv har fået den besked ved din læge. Eller du går og lurer på, hvornår “man” skal tage snakken om symptomer og hormoner med egen læge. For som med alt andet her i tilværelsen ER timing af behandlingsstart en vigtig faktor. Men hvad er så det optimale tidspunkt at starte hormonbehandling? Hvad er for tidligt, når nu vi helst skal behandle i kortest muligt tidsrum (har du måske også læst og hørt noget om)? Og hvad er for sent? Vi ønsker ikke at “spilde” behandlingsår ved for tidlig opstart, hvis nu symptomer har tænkt sig at vare i både 5-10-15 år og måske endda forværres i perioden (?!). Og vi må ikke vente for længe, da “toget så er kørt” – både ift. tabt forebyggende effekt af behandling og ift. risici ved behandling. Det er som at sidde og kigge på flybilletter og se priserne svinge fra time til time og ikke vide, hvornår sidste billet er solgt foran næsen på én…hvornår skal man slå til?! Læs med så bliver vi klogere sammen…
5/8/20247 min read


Hvad er Timing-hypotesen egentlig? (Og hvorfor skal vi bekymre os om den?)
I relation til ovenstående er begrebet Timing Hypotesen værd at udforske. (Psst: Det er ikke en ny diæt-trend eller en app til at tracke dine hedeture – det er seriøs videnskab, men med et plot twist, der gør livet lidt mindre dramatisk.) Timing-hypotesen er baseret på observationer fra flere store studier som Women's Health Initiative (WHI), Kronos Early Estrogen Prevention Study (KEEPS) og Early versus Late Intervention Trial with Estradiol (ELITE). Hypotesen postulerer, at hormonbehandling (HRT) har mere positive eller neutrale effekter på kardiovaskulær sundhed (CVD – du ved, hjerte og kar, de ting der holder blodet cirkulerende) og andre aspekter af sundhed, hvis behandlingen initieres tidligt i menopausen – typisk inden for 10 år efter menopause eller før 60-års alderen. Forklaringen ligger i, at den positive østrogenbeskyttelse er mest effektiv, før aterosklerose (også kaldt åreforkalkning – dvs. blodkar, der forkalker og bliver lidt for stive og træge) er avanceret. Mens sen opstart kan medføre risici som øget inflammation eller tromboembolisme (blodpropper). Vi kigger lidt nærmere på nogle af de relevante studier… (Og nej, det bliver ikke en videnskabelig præsentation med grafer – bare de brugbare bits.)
Det store studie: Women's Health Initiative (WHI) – og dens overraskende plot twist
Et af de første og et af de helt store studier om hormonbehandling er det såkaldte Women's Health Initiative. Det inkluderede 27.000 postmenopausale kvinder, der blev tildelt hormonbehandling: Østrogen alene eller østrogen + progesteron ud fra om kvinden havde intakt livmoder eller ej. Gennemsnitsalderen for deltagerne var 63 år, men med yngste deltager på 50 år og ældste på 79. Dette skal holdes op imod, at gennemsnitsalderen for menopause internationalt ligger mellem 47-52 år. Den kvikke iagttager kan derfor gennemskue, at en del af studiets deltagere havde passeret deres 60 års fødselsdag og/eller tilbagelagt 10 år siden deres sidste menstruation. Dén kendsgerning blev ikke tillagt værdi i de første uddrag af resultater fra studiet. Først i efterfølgende dataarbejde (2013 og 2024), blev der stratificeret (statistikernes ord for at sortere folk i bunker defineret ud fra fx alder: “yngre gruppe” og “ældre gruppe”). Kiggede man på studiepopulationen som den yngre versus den ældre del, var der nemlig markante forskelle: Mens den ældste gruppe fik øget risiko for hjertekarsygdom (7 ekstra tilfælde pr. 10.000 kvinder/år) og en stigning i samlet mortalitet (dvs. død af en ikke specificeret årsag – ikke det mest festlige emne, men lad os være ærlige: Statistik har alligevel aldrig været top underholdning i sin rene form), så var der IKKE øget risiko for hjertekarsygdom i den yngre gruppe under behandling OG der var faktisk et fald i samlet mortalitet.
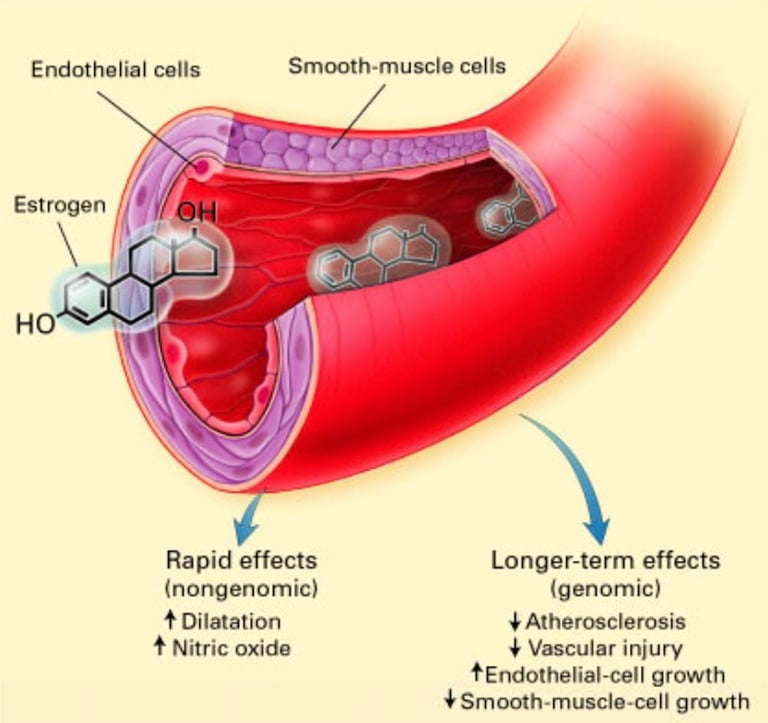
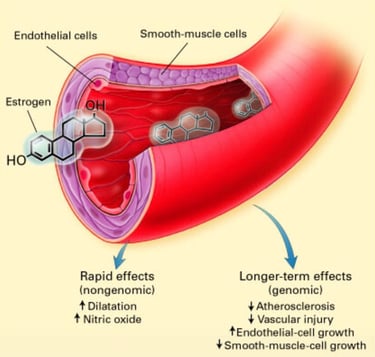
De nyere helte: KEEPS og ELITE – de studier, der fik hypotesen til at skinne
Kronos Early Estrogen Prevention Study (KEEPS) og Early versus Late Intervention Trial with Estradiol (ELITE) blev specifikt designet som randomiserede kontrollerede trials (forkortet som RCT'er - den videnskabens guldstandard hvor lodtrækning sikrer tilfældig tildeling af plus/minus behandling) til at teste (early) Timing hypotesen. Her fokusere man på yngre, sunde kvinder i tidlig postmenopause og brugte surrogatmarkører som carotid intima-media thickness (CIMT, en ultralydsmåling af arterievæg tykkelse, og ja, det lyder som noget fra en sci-fi-film, men det er bare en smart måde at tjekke, om dine halskar er i god form. Uden at skulle grave i dem vel at mærke) til at vurdere tidlig CVD-progression. Disse studier adskiller sig yderligere fra WHI ved brugen af moderne, lavdosis HRT-former. Og begge studier var mindre med kortere followup-tid. Ved KEEPS var kvinderne gennemsnit 2,4 år efter sidste menstruation og ved ELITE blev stratificeret i en yngre gruppe, hvor sidste menstruation var mindre end 6 år tidligere, mod en ældre gruppe, hvor sidste menstruation var afsluttet mere end 10 år forinden behandlingsstart. Altså væsentlig yngre populationer.
Både KEEPS og ELITE støttede Timing hypotesen: KEEPS viser neutralitet/sikkerhed uden øget forværring i kardiovaskulær sygdom eller kognitiv påvirkning på baggrund af åreforkalkning, mens ELITE demonstrerer aktiv beskyttelse mod åreforkalkning ved tidlig fase, men neutralitet sent.
Hvornår skal du slå til? De internationale guidelines på banen
Hvornår bør vi så initiere behandlingen for at få den bedste forebyggende effekt? Her er de internationale guidelines under udvikling og forandring i disse år. Der er selvsagt ikke en “one size fits all”, da nogle kvinder vil gå i menopause tidligt og andre først sent. Gennemsnitsalderen for menopause er 51,2 år, men med store variationer. Og hvor nogen allerede i perimenopause er svært generede af symptomer, går andre fri. Netop symptomer er dog vejledende. De internationale behandlingsvejledninger bliver stadig mere klare i formuleringen: HRT kan og må opstartes allerede inden ophør af menstruation, hvis kvinden oplever symptomer på peri/menopause. Ja, du læste rigtigt: Det er ikke et kriterie for behandlingsopstart, at menstruationerne er ophørt. Har du hørt eller læst andet, så er det gammel viden og forkert. Punktum. Ved tidlig opstart af HRT opnås ofte rigtig god symptomlindrende effekt (80-90% oplever fx reduktion/ophør i deres vasomotoriske symptomer – hedeture, der forsvinder som dug for solen!) OG der er langsigtet, forebyggende effekter:
De store gevinster: Langsigtede effekter af HRT ved tidlig opstart
Knoglesundhed: 20-40% reduktion i knoglebrud (fordi ingen ønsker deres mobilitet indskrænket og fast smertestillende medicin med et langt genoptræningsforløb i vente).
Hjertekarsundhed: 30% lavere dødelighed af CVD (og da CVD er hyppigste dødsårsag i vesten er det en gevinst, der redder liv).
Kognitiv sundhed: Neutral eller positiv effekt på bevaret kognitiv reserve (ingen øget risiko for at ende demensramt, som visse studier fejlagtigt har postuleret)
Med andre ord: Skal vi have fuldt udbytte af hormonbehandling – både for symptomlindring OG for sundhedsfremme – så er tidlig opstart afgørende. Helt præcist hvornår og hvordan besluttes i samråd med en sundhedsfaglig (vel at mærke en person med både interesse for og ekspertise inden for menopause og hormonbehandling).
Praktiske tips: Fra hormonkaos til smooth sailing
Inden behandling påbegyndes, vil jeg give et par opmærksomhedspunkter med i beslutningsprocessen (fordi vi ikke vil have, at din HRT-tur bliver en famlen i blinde med uventede, unødvendige omveje):
Hormonkaos i perimenopause – og hvordan vi hacker det
Perimenopause er præget af hormonkaos: Til forskel fra behandling i menopausen skal behandling i perimenopause optimalt tage højde for det hormonkaos, som kvinden oplever. Der er uger med normal/nærnormal endogen hormonproduktion (din krop producerer selv – ingen kunstig doping her), og der er uger med stort set ingen endogen hormonproduktion – sammenfaldende med at kvinden kan have normale cykli i 3 måneder for derefter at opleve 4 måneder uden. Regelmæssigheden er en saga blot, der er “hormonkaos”. Denne viden er vigtigt ift. behandling. Tilføjer vi ekstra hormoner i de uger, hvor kvinden allerede har en normal endogen produktion, har hun et unaturligt højt niveau i kroppen og kan meget vel opleve bivirkninger (som at føle sig som en overophedet radiator). Førstevalg i perimenopause er derfor cyklisk behandling med progesteron alene eller med tillæg af kontinuert østrogen, jævnfør guidelines fra DSOG (Dansk Selskab for Obstetrik og Gynækologi).
Østrogen-dosis: Ikke for meget, ikke for lidt – Goldilocks-stilen
Flere studier har vist, at yngre kvinder har brug for højere østrogendosis for optimal østrogen-niveau sammenlignet med ældre postmenopausale kvinder. Hvorfor er det vigtigt? Jo, skal vi have den knoglebeskyttende effekt og bedste symptomlindring, er der en tærskelværdi for netop østrogen (det er det mindste niveau, hvor magien sker). Jamen er det ikke netop østrogen, der er “den farlige” – ja og nej, ikke når den suppleres med progesteron, hvor vi får den beskyttende effekt på livmoderslimhinden (ingen uønsket vækst og øget kræftrisiko der, tak).
Specielt for tidlig menopause: Under 45? Lad os ikke spilde tid!
En særlig gruppe af kvinder er dem, der går i tidlig menopause. Disse kvinder bør opstartes i fuld, kontinuert HRT (dvs. uden behandlingspauser i progesteron og med fast østrogen) for at beskytte mod CVD og knogleskørhed. Behandlingen bør pågå frem til minimum 52 års alderen, men ofte fortsætte længere (fordi dine symptomer og din krop ikke kender en aldergrænse – kroppen vil bare gerne opretholde den indre balance).
Opsummering: Slå til nu – og tag hånd om helbred i kaospræget menopause!
Opsummerende kan siges, at de internationale guidelines går mod mere proaktiv behandling. Der er ingen "for tidlig" opstart, hvis symptomer er til stede, og HRT kan med fordel startes i perimenopause for at mindske "hormonkaos" (udsving i østrogen/progesteron). Dette giver bedre livskvalitet, da der ofte er eklatant symptomlindring hos den yngre del af peri- og menopause-feltet. Der “spildes” ikke behandlingsår, da studier ikke viser risikoøgning for behandling pågået før ca. 52 års alder uanset behandlingsvarighed.
Førstevalg af behandlingsregime er såkaldt cyklisk regime (østrogen kontinuerligt + progestogen 10-14 dage/måned) for at undgå unaturligt høje niveauer og bivirkninger som blødning. Højere østrogendoser (f.eks. 1-2 mg oral eller 50-100 μg transdermal (Optagelse igennem huden)) for yngre kvinder er anbefalede for at opnå tærskelværdi-effekt på knogler og symptomer.
Udover symptomlindring er der indiskutable langsigtede, forebyggende effekter ved tidlig HRT:
Knoglesundhed: 20-40% reduktion i frakturer ved forebyggelse af osteoporose.
Hjerte-kar-sundhed: Op til 30% lavere CVD-dødelighed og lavere risiko for diabetes.
Kognitiv sundhed: Neutral eller beskyttende effekt; ingen øget demensrisiko ved tidlig start, mulig reduktion i kognitiv nedgang.
Tilbage er kun at sige, at det ikke er plus/minus aktive menstruationer eller en specifik alder, der afgør, om tiden er inde til hormonbehandling. Mærk selv efter, tag en snak med en sundhedsperson – book en samtale med mig – og så findes det rigtige tidspunkt for både symptomlindring og bedste sundhedsoptimering.
Peace out
MD Charlotte Kohberg
Professionel støtte, hjælp og vejledning til kvinder i peri- og menopause.
Tilmeld til nyhedsmails om
© 2025. All rights reserved.
CVR 32240992


